心房細動|治療方法|循環器内科
心房細動とは
心房細動は不整脈の病気の一つで、不整脈疾患の中では最も患者さんが多い病気です。心房細動の発症は加齢と強い関連があり、近年、社会の高齢化に伴い心房細動の発症は増加傾向にあります。心房細動は65歳以上の高齢者で急増し、70歳以上では人口の2~4%が心房細動に罹患しています。
正常な脈では、右心房にある心臓の脈をつくる部位(洞結節)から、規則正しいリズムで電気信号が発せられ、電気信号が心房全体に広がり、さらに心室へと伝わってゆきます。電気信号は、心臓の筋肉の収縮開始の合図であり、電気信号のリズムに従って心臓は収縮して血液を送り出します。心房細動の時には、心房内を電気信号が様々な方向に高頻度(300-400回/分)に伝播しており、その結果、心房が細かく震えた状態となります。また、心室の拍動も速く、不規則なリズムで収縮するため、脈は不規則なリズムとなります。症状としては動悸・息切れ・めまいなどが多く、脈の乱れに気がついて来院する患者さんもおられます。
一方、心房細動をもつ患者さんの約半数は自覚症状がなく、このようなタイプを〝無症候性″の心房細動といいます。心房細動の診断のためには、心房細動が出現している時に心電図を記録するしか方法がなく、血液検査やレントゲンでは診断できません。
無症候性の心房細動の場合は、健康診断や他の病気(風邪や高血圧症)で偶然に脈の不整を指摘され、心電図により発見されることがよくあります。無症候性の心房細動の患者さんが健康診断や医療機関を受診せず、ある日、脳梗塞を発症して病院を受診され、その時、初めて心房細動と診断されることもあります。
心房細動は1週間から1カ月に数回出現し、何の治療をしなくても数時間で自然に正常の脈に戻る「発作性」と、治療しなければ何日も何週間も続く「持続性」とにタイプ分けされます。基本的には、発作性から持続性に病状は進行します。
心房細動は症状がなくても治療が必要
心房細動は、脳梗塞や心不全を引き起こします。心房細動では、心房が細かく震えた状態のため心房内の血流が停滞し、その結果、心房内で血栓が形成されやすくなります。心房内に形成された血栓が血流に乗って流れ飛び脳血管を詰まらせると脳梗塞を引き起こします。また、心房細動の時には心房の収縮力が低下しているため、血液を全身に送りだしている心室に負担がかかります。さらに、心室は通常よりも速いリズムで収縮しているために疲れやすく、その結果、血液の循環が悪化した状態である心不全を生じることがあります。
心房細動の患者さんの中には、階段や上り坂で息切れを自覚する人が多くいますが、この息切れは心不全の初期症状です。心房細動は、突然に心停止を生じるような不整脈ではありませんが、脳梗塞や心不全を生じやすいため、今苦しくない患者さんであっても治療が必要です。
心房細動はなぜ起きるのか
心房細動の原因として加齢と遺伝があります。そのほかに、高血圧や心不全、弁膜症や心筋梗塞などの心臓疾患を患っている患者さんは、心房細動が生じやすいです。また、肥満、運動不足、飲酒、睡眠時無呼吸、糖尿病も心房細動を引き起こします。そのため、体重減量や適度な運動、禁酒、厳格な血圧・血糖管理が心房細動の発作頻度を低下させたり、心房細動の病状進行を遅らせるために必要です。生活習慣を見直すことは、薬物治療やカテーテル治療の効果を向上させます。
心房細動の薬物治療
薬物治療は、以下の3つの方法に分けられます。
- 規則正しい正常な状態を回復・維持する治療(リズムコントロール)
- 心房細動で速くなった心拍を適度な速さに是正する治療(レートコントロール)
- 心房内血栓の発生を抑制し脳梗塞などを予防する治療(抗凝固療法)
心房細動は「発作性」から「持続性」へと徐々に進行する病気ですが、「持続性」になってからも、さらに病状は進行してゆきます。病状が進行するほど、正常な脈を回復すること(リズムコントロール)は困難となります。そのため、持続性心房細動の患者さんでは発作性心房細動に比べてリズムコントロール治療の効果は低く、持続性心房細動になってから年数が経過すると、効果はさらに低下します。また、リズムコントロールのために用いられる薬物は副作用が強いものもあり、高齢患者さんでは副作用が出現しやすい傾向があります。リズムコントロールのためには、薬物だけでなくカテーテル治療もあります。
レートコントロールのために使用される薬剤は、心房細動の病状が進行した患者さんにも有効であり、リズムコントロールに用いられる薬剤に比べて副作用は軽度です。しかし、心拍数だけ調整し、心房細動のままのため、正常の脈が回復された場合に比較して、歩行や階段昇降時の息切れなどの症状の改善は乏しくなります。
通常、リズムコントロールとレートコントロールのどちらかが、それぞれの患者さんの病状に応じて選択されますが、心内血栓による脳梗塞を予防するための抗凝固療法は、脳梗塞の可能性(危険性、リスク)に応じて行われます。血栓塞栓症のリスク因子としては、心不全、高血圧、年齢(75歳以上)、糖尿病、脳卒中の既往であり、このうち1つでもリスク因子をもつ患者さんはDOAC(直接阻害型経口抗凝固薬)とよばれる抗凝固療法薬を内服することが推奨されます。
DOACには、プラザキサ・イグザレルト・エリキュース・リクシアナの4種類があります。腎機能が悪い患者さんや、心臓弁膜症手術後の患者さんではDOACは使用できず、ワーファリンが使用されます。DOACもワーファリンも血栓形成を予防する薬剤であるため、これらを服用すると脳出血や消化管出血が起こるリスクがありますが、脳梗塞予防効果が出血リスクを上回るということをご理解ください。
心房細動のカテーテル治療 (カテーテルアブレーション)
-
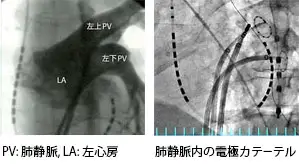
 (図1)心房細動の発生
(図1)心房細動の発生
肺静脈内から心房細動が発生
(文献 N Engl J Med. 1998;339:659-66.より引用) -
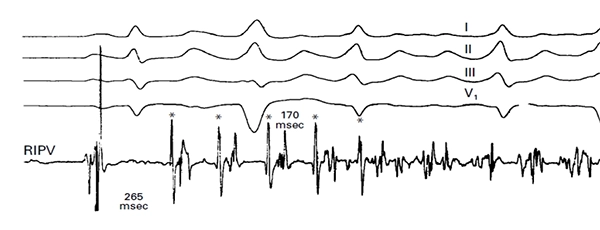
心房細動は、左心房につながる肺静脈から高頻度の電気信号が発生することによって生じます(図1)。この肺静脈をカテーテル(肺静脈隔離カテーテルアブレーション法)により治療します。
一般的に、アブレーション治療は薬物治療よりも有効性が高く、アブレーション治療と薬物治療とを比較した研究では、4年間の経過観察期間で「心房細動の再発なし」はアブレーション治療群で73%、薬物治療群で12%、「心房細動の慢性化」はアブレーション治療群で1%、薬物治療群で19%でした(Circ Arrhythm Electrophysiol. 2011;4:808.)。
高周波アブレーション
-
 (図2)(高周波通電による心筋焼灼)
(図2)(高周波通電による心筋焼灼)
-
高周波アブレーションとは、カテーテル先端から高周波エネルギーを通電し不整脈の原因となる病的な心筋組織に障害を与える治療法です。(図2)心房細動に対する肺静脈隔離アブレーションでは、肺静脈と左心房の接合部(肺静脈入口部)を取り囲むような円周状の通電を行います。
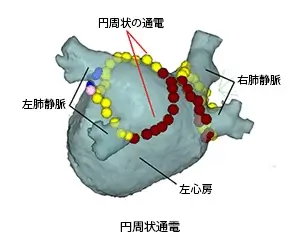 (図3)(円周状通電)
(図3)(円周状通電)
-
現在は、図3のような3次元ナビゲーションシステムを用いて、術前に施行したCTの左心房像のどの部分にカテーテルがあるか確認しながら、4-5mmずつカテーテルを移動させて治療を行っています。通電された心筋は2~3ヵ月後に瘢痕となります。
円周状に形成された瘢痕帯は、心房細動を引き起こす異常な電気活動が心房全体に広がるのを防ぎます(肺静脈隔離)。この治療により正常な脈が維持されます。通電した部位で炎症が治まり瘢痕化するのに数週間かかります。この炎症による影響で、術後1ヵ月程度心房細動が起きやすい状況となる患者さんもいます。このような状況は術後2ヵ月目あたりから減少し始めます。術後3ヶ月の時点で心房細動が出なくなっていれば、その後の経過は良好であることが多いです。
肺静脈隔離アブレーションでは、左右の肺静脈に対する円周状の通電は計40~80ヵ所にも及ぶため、瘢痕の間に隙間が残る場合があります。この隙間が、心房細動の再発の原因となる場合がありますが、2回目のアブレーション治療で隙間は治療できます。
パルスフィールドアブレーション
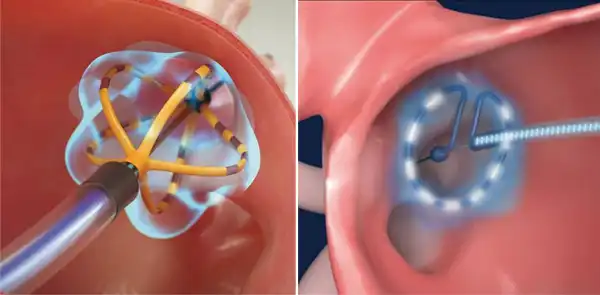 (図4)パルスフィールドアブレーションによる肺静脈隔離術
(図4)パルスフィールドアブレーションによる肺静脈隔離術
パルスフィールドアブレーションは、超短時間(マイクロ秒)に高電圧をかけることで、標的となる心筋細胞に障害を与える方法です。本邦では2024年から使用できるようになった治療法で、これまでの高周波アブレーションやクライオバルーンアブレーションと異なり、心筋細胞を選択的に治療することができるため、他臓器の障害による合併症(横隔神経麻痺や食道合併症など)が少なくなります。
心房細動に対するパルスフィールドアブレーションの有効性は高周波アブレーションやクライオバルーンアブレーションと同等です。
クライオバルーンアブレーション
-
 (図5)クライオバルーン
(図5)クライオバルーン
-
クライオバルーンアブレーションは、カテーテルの先端にバルーンが装着されており、肺静脈入口部にバルーンを圧着させ、窒素ガスを用いてバルーンを-70℃まで冷却し、冷却することで左心房-肺静脈接合部に障害を与えます(図5)。治療効果や安全性については高周波カテーテルアブレーションと同等です。肺静脈の形態がバルーンに合わない患者さんには使用できません。
アブレーションの治療成績と安全性
アブレーションの治療成績は、発作性心房細動の方が持続性心房細動よりも良好です。発作性心房細動の患者さんでは、アブレーション治療を受けた患者さんの中で治療から1年間心房細動をみとめない患者さんが全体の約90%です。持続性心房細動では、持続性になってからの年数により、治療成績は大きく異なりますが、全体の平均は約80%です。
アブレーション治療から1年間再発がなくても、何年も経過してから再発する患者さんもいます。心房細動は加齢や生活習慣によって発症しやすくなる病気のため、アブレーション治療後にしばらく調子が良くても、何年も経過して忘れた頃に再発することがあります。そのため、アブレーション治療後に抗凝固薬を中止する場合には、十分に担当医と相談してください。また、アブレーション後に体重が増加したり、飲酒したり、血圧や血糖が上昇すると、心房細動が再発しやすくなりますので、アブレーション後も健康的な生活を送るようにしてください。
アブレーション治療は、X線やナビゲーションシステムを用いてカテーテルの位置を確認しますが、医師が心臓を直接目で見ながら治療するわけではありません。そのため、他の手術と同様、予測困難なこともあります。技術や医学の進歩により、心房細動アブレーションの安全性は、この20年間で高まってきていますが、現在でも、すべての患者さんに対して安全性を約束できるものではないことをご理解ください。心房細動アブレーションで発生しやすい事故(合併症)には以下のようなものがあります。
- 死亡(0.1%以下)
- 食道左房瘻(0.1%以下)
- 心タンポナーデ(心臓の周囲に出血し、血圧が低下する状態。0.7%程度)
- 脳梗塞(0.2%程度)
- 永続性横隔神経麻痺(0.1%程度)
- 肺静脈狭窄(0.1%程度)
- カテーテル穿刺部の出血・血管損傷(1.5%程度)
アブレーション治療の流れ
① 治療開始の1時間前から点滴
治療開始の1時間前から点滴を始めます。看護師が腕の静脈に点滴ラインをとります。アブレーション治療中に輸液をしたり薬剤を投与したりするためのものです。
② カテーテル室へ
車椅子またはストレッチャーで看護師とともにカテーテル室へ向かいます。カテーテル台に乗り足を伸ばして座ります。技師が心電図の電極と治療用のパッチを胸・背中・腕・脚に貼ります。ここで、仰向けになり、鎮痛剤の点滴が始まります。
③ カテーテル挿入
この時点で、入眠剤と鎮痛剤の作用によりウトウトし始めます。眠りに落ちた状態で、太もものつけ根に局所麻酔をして血管内にカテーテルを挿入します。挿入したカテーテルは右心房に到達します。肺静脈アブレーションは左心房側で行うため、心房中隔を針で穿刺し小さな穴をあけて左心房へカテーテルを進めます。心臓に痛みを感じることはありません。通常3本のカテーテルを挿入し心臓内に留置します。この段階で多くの患者さんは鎮痛剤の作用で深い眠りに入っています。
④ アブレーション治療
(1)高周波カテーテルアブレーションの場合は、肺静脈と左心房の接合部を取り囲むような円周状の通電を行います(図3)。上下の肺静脈を一括して取り囲むように1回30秒程度の通電を20回ほど行い1周します。これを左右の肺静脈に対して施行します。
(2)パルスフィールドアブレーションの場合は、上下左右4本の肺静脈に対し、数回ずつのアプリケーションを行い、全周性の病変を形成します。(図4)
(3)クライオバルーンアブレーションの場合は、上下左右4本の肺静脈に対し、それぞれ180秒間の冷却を行います。
⑤ 治療時間
治療時間は2-3時間です。これには術前の消毒などの準備や術後の止血、鎮静剤からの回復時間が含まれます。
術後はどのようになりますか?
治療が終わったら全てのカテーテルを体外に取り出し、カテーテルの挿入部は医師が圧迫して止血します。アブレーション治療が午前中に終わった場合は、その日の夕方、治療が夕方に終わった場合には、翌朝まで安静にしていただき、止血の確認後に、治療前と同様に病室内を歩いていただけます。
治療の翌日には、採血や心電図などの検査を行い、治療の翌々日には退院となります。
左心耳閉鎖術
心房細動による重要な合併症のひとつとして、脳梗塞があります。心房細動に伴い起こる脳梗塞(心原性脳塞栓症)は、脳梗塞のなかでも特に死亡率が高く、後遺症を生じやすいことが知られています。心房細動患者さんの脳梗塞の予防として、血液の固まり(血栓)ができにくくなる薬(血液をサラサラにする薬、抗凝固薬)が有効であり、多くの心房細動患者さんが長期間にわたり、抗凝固薬を内服しています。
一方で、抗凝固薬を内服していると脳出血や下血などが起きることがあります。そのような出血は高齢になるほどおこりやすいのですが、出血をおこした患者さんや出血の可能性が高い患者さんに対して、抗凝固薬を内服せずに脳梗塞を予防する治療が左心耳閉鎖術です。
-
 (図6)
(図6)
-
左心房に「左心耳」と呼ばれる袋状に出っ張った部分があります。心房細動の時には多くの場合、この左心耳で血栓が形成されます。そこで、最も血栓のできやすい左心耳に、(図6)に示す器具をカテーテルによって血管を通して心臓まで運んでゆき左心耳に置きます。カテーテルを使うため、皮膚を大きく切ることはありません。この器具には目の細かい網がついていて、網で左心耳をフタすることにより左心耳の中にできた血栓が心臓の中に出てゆかないようにします(図7)。これまで全世界で20万例を超える患者さんに治療が行われ、治療による事故の発生率は0.5%未満でした。
-
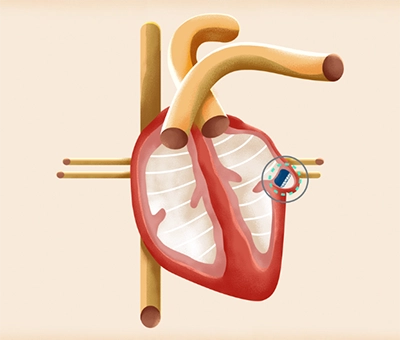 (図7)
(図7)
-
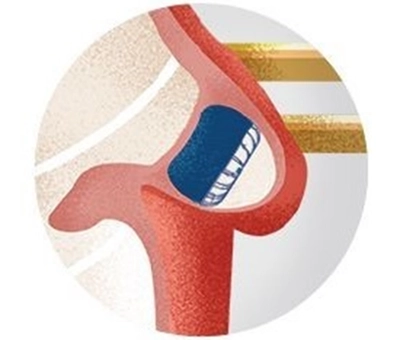 (図7拡大)
(図7拡大)
治療時間は1時間程度で、全身麻酔で行われます。入院期間は3泊4日です。治療のあと6カ月程度たったところで、器具がしっかりと左心耳をフタしていることを確認したら、抗凝固薬中止したり、弱い薬(抗血小板薬)へ変更したりします。