広報紙 vol.71しんゆりニュースレター
2024/3/1掲載

消化器外科特集|広報紙
生きる源を担う消化器の疾患を手術で治療する消化器外科
-
新百合ヶ丘総合病院
副院長・外科部長・地域連携推進センター長 -
【プロフィール】
1988年東京慈恵会医科大学卒業。1988年同大学附属病院研修。90年東京慈恵会医科大学外科入局。東京慈恵会医科大学附属病院、神奈川県立厚木病院(現厚木市立病院)、UCLA School of Medicine Islet Transplant Program research fellow、麻生病院(現麻生総合病院)、東京慈恵会医科大学附属柏病院に勤務。2012年8月新百合ヶ丘総合病院外科部長、14年より現職。
川崎市外科医会常任幹事/神奈川県臨床外科医学会評議員/日本肝胆膵外科学会評議員/日本臨床外科学会評議員/日本臨床栄養代謝学会評議員/日本緩和医療学会代議員/令和5年度神奈川県医師会学術功労者表彰
-
消化器外科は食道、胃、十二指腸、小腸、大腸、肝臓、胆道、膵臓、ヘルニアの消化器に関する疾患に対して手術により治療を行っていく科で、4人のスタッフとレジデント1人で担っています。開院時2012年(8~12月)の手術件数は94件でしたが2023年は613件となり、少ない人員の中で定時手術、緊急手術に対応して年々件数は増加し多くの手術を行っています。
当院は地域がん診療連携拠点病院に指定されており、5大がんの内、胃がん、大腸がん、肝がんの他、膵臓がん、胆道がんといった消化器がんの手術を施行しています。がん以外にも胆石症、ヘルニア、痔などの良性疾患に対して定時手術として行っています。また救急告示医療機関でもあり、急性虫垂炎や急性胆嚢炎の炎症疾患、腸閉塞、消化管穿孔、消化管出血など緊急手術を要する疾患に対しても24時間対応しています。
手術は腹腔鏡下手術を取り入れながら、疾患や一人一人の状態に応じて進めています。昨年より大腸がんにおいてはロボット支援下手術を導入しました。
-
消化器疾患の治療は消化器外科だけでなく、消化器内科、腫瘍内科、放射線治療科、病理診断科、リハビリテーション科、緩和ケア内科、薬剤科、栄養科の協力のもと、他科、多職種との横断的な連携が必要で、当院では各種チームが機能して全ての患者さんの診療にあたっています。
毎日の栄養摂取・排泄に関わる消化器に不具合が生じると生活に直結し、生命に関わる病態になることもあります。厚生労働省の令和4年人口動態統計において悪性新生物は死因の1位で24.6%を占め、昭和56年以降連続して1位で増加傾向です。消化器のがんは悪性新生物の中でも多くを占めており、これらの疾患の診療を開院以来、近隣施設の先生方の御指導を仰ぎながら続けさせていただいています。
川崎市麻生区は昨年5月に公表されましたが「令和2年市区町村別生命表」で、男女ともに平均寿命において全国で一番の長寿となりました。引き続き地域住民の皆様の健康維持と診療に貢献できるよう精進してまいりたいと思いますので、今後ともよろしくお願い申し上げます。
膵臓がんについて―早期発見の重要性と治療―
副院長/外科部長/地域連携推進センター長 田辺 義明
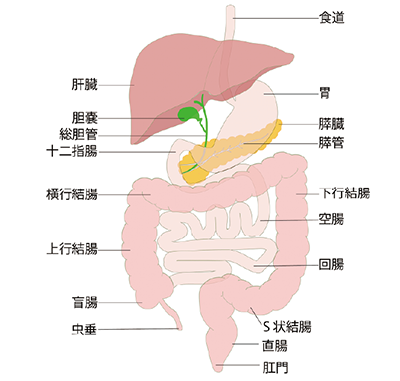
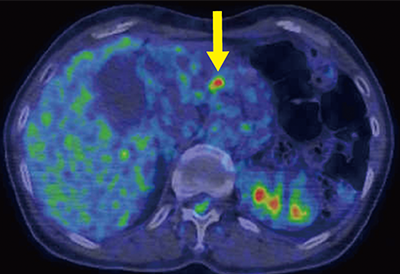 図1. 検診PET-CT
図1. 検診PET-CT
膵体部にFDGの集積(矢印)を認める-
膵臓がんの患者さんは年々増加傾向にあり、罹患数、死亡数ともに増加しています。また、罹患数と死亡数があまり変わらなく予後不良で、他のがんより5年生存率が低くなっています。膵臓がんの5年生存率はStage IIIやIVでは10%ありませんが、それでも20、30年前よりは手術や化学療法の進歩で予後の改善は見られてきています。
膵臓がんは疼痛、黄疸のような症状が出現した時には進行していることが多く、発見しにくいということが予後の悪い原因の一つとなっています。そこであまり進行していないStage0,Ⅰで早期発見診断することが、予後の改善にも繋がります。図1は当院でのPET-CT検診で偶然に見つかった膵体部がんの画像です。腫瘍径は1cm未満で症状はありませんでした。その後、追加検査の腹部造影MRI(図2)で腫瘍としてとらえることができます。治療は手術(膵体尾部切除術)および術後補助化学療法を行い、現在術後11年以上経過して再発転移は認めていません。
 図2. 腹部造影MRI
図2. 腹部造影MRI
矢印:PET-CTで指摘された同部位に膵腫瘍を認め膵臓がんが疑われる-
FDG-PETはガイドライン上、膵臓がんを疑った場合にはCTやMRIと比較し、金銭的な面や、血糖が高値の場合正診率が低下するなどで存在診断、質的診断意義には乏しく推奨されていませんが、膵臓がんを疑う前の検診にてPETを施行していなければ発見はもう少し先になっていた可能性があり、偶然に発見されたこのような長期生存例もあります。
また糖尿病の悪化、慢性膵炎、膵管内乳頭粘液性腫瘍、膵嚢胞、膵管拡張、家族性膵がん家系のようなリスクファクターを認める場合には定期的検査の施行、注意深い経過観察の必要があり、早期発見に繋がります。検査は腫瘍マーカーを含めた採血を施行、腹部超音波検査、造影CT、腹部MRI、超音波内視鏡検査で腫瘍の穿刺生検を行います。治療として以前は手術適応があれば手術を先行していましたが、現在は術前化学療法後手術を施行します。切除可能境界であれば化学療法後再評価を行い、手術適応があれば手術を行い術後補助化学療法、手術適応がなければ引き続き化学療法を行っていくことが一般的となっています。膵臓がんの手術は腫瘍が膵頭部に位置していれば膵頭十二指腸切除術、膵体尾部に腫瘍があれば膵体尾部切除術といった術式になります。消化器外科手術の中でも手術時間がかかり、身体に侵襲のかかる手術となりますので周術期のリハビリテーションや栄養管理も大切で、リハビリ科や栄養科との連携を密にしています。このように膵臓がんの治療は手術治療、化学療法、放射線治療と様々な治療を組み合わせた集学的治療を基本とし、当科では多職種と協力し膵臓がんの診療にあたっています。
大腸がんについて
消化器外科医長 菅野 宏
本邦では大腸がんが年々増加しており、悪性腫瘍のなかでも罹患率の多いがんとなっています。このような大腸がんの増加には、食生活の変化(肉食、高脂肪、高蛋白、低残渣食)が関与していると考えられています。
大腸がんは早期がんと進行がんに大別されます。早期がんは粘膜下層と呼ばれる大腸表面直下の部分までに留まるものであり、大部分は無症状です。一方、進行がんはさらに深部まで入り込んだがんで、早期がんより大きいものが多いですが、必ずしも血便などの症状が出現するわけではありません。従って、大腸がんをできるだけ早期に発見するためには、無症状であっても便潜血検査や大腸内視鏡検査をすることが重要となります。
-
大腸がんの治療方針は、がんの広がりと深さによって大きく異なります。前述の粘膜下層のうち比較的浅い部分までに留まるものは転移の頻度がまれなため、内視鏡治療で根治できる可能性がありますが、深い部分まで入り込んだ場合は手術が第一選択となります。手術は開腹手術や腹腔鏡下手術・ロボット支援下手術があります。当科では手術例の90%以上が腹腔鏡下手術となっております。一方、より進行した大腸がんに対しては、従来よりも優れた効果を有する抗がん薬が開発されており、下部直腸がんには放射線療法を用いることもあります。これらの治療法を単独、あるいは組み合わせて患者さんに提供することで、より良い大腸がんの治療を心掛けています。
ロボット支援下手術について
消化器外科医長 菅野 宏
2000年以降、ロボット支援下手術は欧米を中心に拡がっています。本邦においては2012年に前立腺悪性腫瘍手術が保険収載となりました。2018年に消化器外科(食道・胃・直腸)領域への保険適応以降、肝胆膵外科、婦人科、呼吸器外科、耳鼻科手術への保険適応が拡大されたことにより全国的に徐々に普及しています。ロボット支援下手術の長所としては、安定した高解像度の3D画像と拡大視効果による臓器解剖や剝離層の視認性の向上、手ぶれ防止機構やmotion scalingによる精緻な動作、また高い自由度をもった多関節を有する手術器具などが挙げられます。
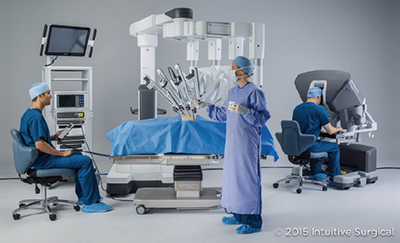 ロボット支援下手術
ロボット支援下手術
【画像提供】インサイテックジャパン株式会社-
大腸領域においては2018年よりロボット支援下直腸手術が保険収載され、2022年4月より結腸にも保険適用となり、全ての大腸がんに対して保険適応が拡大されました。直腸がん手術では骨盤腔内にある直腸を解剖学的剝離層に沿って剝離・授動すること、泌尿生殖器を支配している自律神経系を確実に温存することが要求されます。ロボット支援下手術の多関節を有する自由度の高い手術器具は、従来の腹腔鏡手術での操作困難性などの短所を補うことができます。直腸がん手術とロボット支援下手術の狭い空間における操作は親和性が高く、特に下部直腸がんや狭骨盤症例では有用であり、ロボット支援下手術において直腸がん術後の排尿障害や性機能障害が減少したとの報告もあります。
当科においては2023年9月より直腸がんに対するロボット支援下手術を導入しました。また2024年からは結腸がんに対するロボット支援下手術も行えるよう慎重に準備を進めています。
消化器外科 医師紹介
①専門分野/得意な領域 ②卒業大学 ③専門医・指導医・資格等- 田辺 義明(副院長、外科部長、地域連携推進センター長)
①肝胆膵、外科栄養代謝、緩和治療 ②東京慈恵会医科大学医学部 ③日本外科学会専門医・指導医/日本消化器外科学会専門医・指導医/日本消化器病学会専門医・指導医/日本消化器内視鏡学会専門医・指導医/日本移植学会移植認定医/日本胆道学会認定指導医/日本臨床栄養代謝学会認定医/日本緩和医療学会緩和医療認定医/日本がん治療認定医機構がん治療認定医/日本医師会認定産業医/医学博士 - 小林 徹也(消化器外科部長)
①大腸 ②東京慈恵会医科大学医学部 ③日本外科学会認定外科専門医/日本消化器外科学会専門医・指導医/日本消化器病学会専門医・指導医/日本消化器内視鏡学会専門医/日本大腸肛門病学会専門医・指導医/日本がん治療認定医機構がん治療認定医/日本消化器外科学会消化器がん外科治療認定医/医学博士 - 金井 秀樹(消化器外科科長)
①肝胆膵 ②東京慈恵会医科大学医学部 ③日本外科学会認定外科専門医/臨床研修指導医/医学博士 - 菅野 宏(消化器外科医長)
①大腸 ②東京慈恵会医科大学医学部 ③日本外科学会専門医/日本消化器外科学会専門医/日本大腸肛門病学会専門医/日本消化器病学会専門医/日本消化器内視鏡学会専門医/日本内視鏡外科学会技術認定医(大腸)/日本消化器外科学会消化器がん外科治療認定医/医学博士