広報紙 vol.44しんゆりニュースレター
患者さんが安心・安全に
医療を受けることが
できるように
循環器内科 科長
| さくらい | かおる | |
|---|---|---|
| 櫻井 | 馨 医師 | |
1997年東京慈恵会医科大学卒業。武蔵野赤十字病院、東京医科歯科大学医学部附属病院、災害医療センターを経て、2012年8月の当院開院時より現職。
日本内科学会総合内科専門医・指導医/日本循環器学会認定循環器専門医/日本心血管インターベンション治療学会専門医/日本不整脈心電学会ICD・CRT研修修了/CQSO(最高質安全責任者)1期生
医学博士。東京医科歯科大学医学部臨床准教授。
1997年東京慈恵会医科大学卒業。武蔵野赤十字病院、東京医科歯科大学医学部附属病院、災害医療センターを経て、2012年8月の当院開院時より現職。
日本内科学会総合内科専門医・指導医/日本循環器学会認定循環器専門医/日本心血管インターベンション治療学会専門医/日本不整脈心電学会ICD・CRT研修修了/CQSO(最高質安全責任者)1期生
医学博士。東京医科歯科大学医学部臨床准教授。
-
初めまして、循環器内科の櫻井馨と申します。部長の畔上とともに当院の立ち上げから勤務して、早いものでもう8年目に突入しました。開院当初は夜間の緊急カテーテル治療を含めて2人で24時間365日の対応をしていましたが、現在はスタッフにも恵まれ、我々の所属する東京医科歯科大学の医局と連携して総勢7人での診療体制を敷いています。
現在勤務している7人は、不整脈専門医が3人、心血管カテーテル治療部門では私が専門医、3人が認定医の資格を有しています。7人全員が何らかの専門医を取得しており、専門性の高い高度な医療を提供できる体制が整っています。
心臓血管外科および血管外科とも連携し、心血管病の全般をカバーできる医療体制を構築してきました。
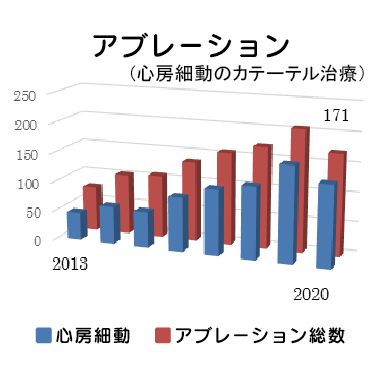
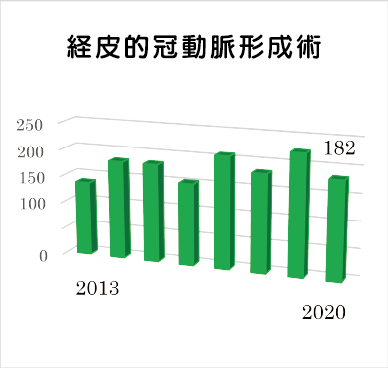
2019年の診療実績は、冠動脈インターベンション・カテーテルアブレーション(不整脈治療)ともに年間200例を超える水準に達し、地域医療の一端を担える実績と自負しております。2020年はコロナ禍となり、治療の総数は減少の傾向にありましたが、緊急カテーテル
-
検査の総数は2019年と比しても同等であり、スタッフの頑張りによってコロナ禍であっても、緊急医療を止めることなく地域医療への貢献ができたと思います。
また、2020年4月からは院内の医療安全業務にも携わらせていただいております。CQSO(最高質安全責任者)養成研修という、名古屋大学がトヨタと組んで、その品質管理の手法を医療の分野にもいかそうという、医療安全のプロフェッショナルを育てるプロジェクトに第1期生として参加しました。2019年9月から半年かけて約150時間の講習を受けました。
医療安全は「信頼できる医療供給システムを構築するために、安全科学的手法を用いて、有害事象の頻度や影響を最小限に抑え、そこからの回復を最大限に促し、かつ、それらから得られる教訓を最大限にいかせるような医療システムの一側面」と定義されています。
現在はCQSOで学んだことを院内に還元し、診療の質を高め、患者さんがより安心・安全に医療を受けることができるよう、現場の改善に努めております。
循環器内科について
受診の際は、必ずご予約をお取りの上、ご来院ください。
【予約電話番号:0800-800-6456(9:00~17:00)】 ※月~土(日・祝日除く)
当科の特色
循環器内科では、心筋梗塞・狭心症などの虚血性心疾患、心房細動をはじめとする不整脈、心不全や高血圧などの診療を行っています。個々の患者さんにとって最適な治療は何かを考えながら診療にあたっています。心血管病の診療では、高い専門性と迅速な対応が要求されます。当科では急性心筋梗塞や心不全などの救急診療が必要な患者さんを、夜間・休日を含む24時間体制で診療できるシフトを組んでいます。
心臓カテーテル検査・治療の歴史
心臓を栄養とする動脈である冠動脈を造影する方法が文献として発表されたのは1962年にさかのぼります。冠動脈の狭窄をカテーテルを使って治療する冠動脈形成術が世界で初めて行われたのは、そこから15年経過した1977年になります。
当初は足の付け根の動脈である大腿動脈から治療されていましたが、時代の経過に伴い治療の道具が進歩して使用する管(カテーテル)の細径化に成功し、1989年には橈骨動脈という手首にある動脈からの検査が可能となりました。治療の場合は検査よりも太いカテーテルを必要とすることもあり、橈骨動脈から治療が可能となったのは1993年でした。
-
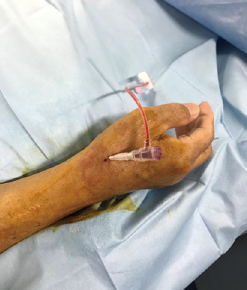 写真1:遠位橈骨動脈穿刺
写真1:遠位橈骨動脈穿刺
-
橈骨動脈からの検査・治療の場合は検査後すぐに患者さんが歩行可能であり、患者さんの負担は非常に少なくて済みます。しかし、橈骨動脈からの治療は大腿動脈から行う治療と比べて手技的に難しく、日本のレジストリーによると待機的に行われる治療では約8割において橈骨動脈が選択されていますが、緊急の治療では約6割に留まっています。最近では橈骨動脈からの治療の方が大腿動脈からの治療に比べて合併症が少ないという論文が発表されて、緊急領域においても徐々に橈骨動脈からの治療が全国的に増えてきています。
-
-
当院では、より細いカテーテルを用いることが患者さんの負担を減らすことにつながるという信念のもと、2012年の開院当初より緊急医療においても橈骨動脈からの検査・治療を第一選択としてきました。2017年11月からは親指の付け根にある遠位橈骨動脈というさらに細い動脈からの検査・治療を行っています(写真1)。
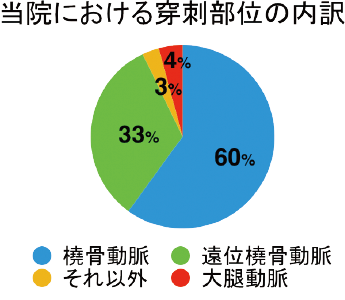
当院において遠位橈骨動脈からの検査・治療が行われるようになってからの穿刺部位の内訳は、左図のようになっています。橈骨動脈および遠位橈骨動脈からの穿刺が90%を超えており、この数字は患者さんにとってより侵襲の少ない医療を提供している現れだと思っています。
今後も周辺の医療機関と連携し、当院に求められる「心血管病の救急医療と専門診療」を最大限に発揮できる医療を提供したいと考えています。(循環器内科科長 櫻井 馨)
実績
栄養管理科コラム
リハビリテーション栄養
管理栄養士 山室 美紗恵
-

-
近年、回復期リハビリテーション病棟において、チームでの栄養状態の定期的な評価や見直しが診療報酬の算定要件として認められ、専任の管理栄養士の配置が義務化されるなど、栄養管理の認識が高まってきています。当院では、昨年新棟(B棟)に回復期リハビリテーション病棟が新設されました。
リハビリテーション栄養とは
“国際生活機能分類(ICF)による全人的評価と栄養障害・サルコペニア(※)・栄養素摂取の過不足の有無と原因の評価、リハ栄養診断・ゴール設定を行った上で、障害者やフレイル(※)高齢者の栄養状態・サルコペニア・フレイルを改善し、機能・活動・参加、QOLを最大限高める「リハビリテーションから見た栄養管理」や「栄養から見たリハビリテーション」”と定義されています。
栄養療法は疾患の改善および悪化や再発の防止を目的として、摂取すべきエネルギーや栄養素の量と質を適切な方法で摂取することです。リハビリを行っている方は低栄養が多いといわれており、栄養状態が改善するとADL(日常生活活動)が向上するということも報告されています。リハビリテーション栄養は、リハビリと栄養療法を同時に行い、最大限の効果を狙う介入方法です。
※サルコペニア:高齢期に見られる骨格筋量の低下と筋力もしくは身体機能(歩行速度など)の低下(日本サルコペニア・フレイル学会)※フレイル:加齢に伴う予備能力低下のため、ストレスに対する回復力が低下した状態(日本老年医学会)
当院の回復期リハビリテーション病棟での栄養管理
【計画・評価】
チームの一員として患者さんのリハビリテーション総合実施計画の策定へ参画し、目標を共有します。低栄養状態の有無、リハビリ状況・活動量など考慮し、必要栄養量を設定・提案し、食事内容を決定していきます。食事が食べられない、自宅退院に向けて食事形態はこのままで良いのか、などリハビリテーションに影響を与えると思われる問題があれば、定期的に行われるカンファレンスに参加してチームと情報共有していきます。
【介入】
リハビリの状況に応じて適正な食事を提供します。嚥下障害がある場合は、「日本摂食嚥下リハビリテーション学会嚥下調整食分類2013」に合わせた「嚥下調整食(形状を考慮した食事)」の提供を行い、噛みにくさ・手の使いづらさがある場合はおかずを一口サイズにすることや、おかずをフォークで刺してそのまま食べることができるなどの食事形態の工夫、食器・スプーンなどの変更をします。一度の食事で多く食べられない場合は食事の提供量・回数・栄養補助食品の利用などを検討します。体重や採血結果なども確認しながら、直接患者さんのもとへ伺い、今の食事がその方に合っているのか、食事の摂取状況などの確認を行っています。計画⇔介入⇔評価を繰り返して栄養管理を行います。
【支援・情報提供】
退院後も状況が継続、維持向上するために、その方の生活に合った実行可能な栄養指導を行います。例えば、回復期リハビリテーション病棟へ入る原因となった「脳梗塞」などの起因となる基礎疾患:糖尿病や高血圧などの疾病に対する栄養食事相談や、低栄養予防に対する効果的な食事摂取のコツ(栄養補助食品の紹介)、誤嚥・窒息予防の嚥下食の調理方法の説明など、個別の支援・情報提供を行います。
-

-
管理栄養士がチームに関わることでリハビリテーションの効果を最大限に引き出し、その方の生活・食事が病気前の状態により近い状態に戻れて生活が継続できるよう、チームで連携して尽力してまいります。
専門外来のご案内
神経聴覚耳科部門

-
【担当医師】
いとう まり 伊藤 まり 先生 耳鼻咽喉科神経聴覚耳科科長
日本耳鼻咽喉科学会専門医・研修指導医/日本抗加齢医学会専門医/(慶應義塾大学医学部非常勤講師)
【顧問】おがわ かおる 小川 郁 医師 慶應義塾大学医学部耳鼻咽喉科教授
1981年慶應義塾大学医学部卒業。83年慶應義塾大学医学部耳鼻咽喉科助手。91年ミシガン大学クレスギ聴覚研究所研究員。95年慶應義塾大学医学部耳鼻咽喉科専任講師。2002年慶應義塾大学医学部耳鼻咽喉科教授。日本耳鼻咽喉科学会専門医・研修指導医・代議員/日本小児耳鼻咽喉科学会理事/日本気管食道科学会専門医・常任理事/日本聴覚医学会理事/日本耳科学会顧問/日本頭蓋底外科学会理事/日本頭頸部外科学会理事/国際耳鼻咽喉科学振興会理事/国際聴覚医学会理事/アジア・オセアニア国際頭蓋底外科学会評議員など
主に感音性難聴に対する治療と、補聴器などによる難聴管理を行っております。
当部門では、主に感音性難聴における急性期および慢性期のそれぞれの原疾患に対する治療と、補聴器などによる難聴管理によって、高齢化社会の医療に寄与したいと考えております。急性難聴である突発性難聴に対しては、難聴の程度に応じてステロイドおよびプロスタグランジン製剤による保存的療法を行っております。慢性難聴の患者さんには言語聴覚士、臨床検査技師、認定補聴器技能者と連携したチーム医療にて、適切な聴覚管理や補聴器装用指導、聴覚リハビリを実施しています。
耳鳴に対しては、原因疾患の治療の他に、慢性耳鳴の症例に応じてTRT(tinnitus retraining therapy)を言語聴覚士とともに行っております。
伝音難聴のうち慢性中耳炎や真珠腫性中耳炎、耳硬化症では、手術適応のある症例に対して手術を施行しております。
診察日(※予約制)
◆月曜日 午後(診察 14:00~16:00) 補聴器外来(貫野)/ 神経聴覚耳科(伊藤)
◆火曜日 午後(診察 13:00~16:30) 耳鳴難聴外来(伊藤)
◆金曜日 午後(診察 14:00~16:00) 補聴器リハビリ外来(伊藤)※第1金曜…神経聴覚耳科(小川)
受診のながれ
受診希望の方は、まず月曜日~金曜日午前の一般耳鼻咽喉科外来を、予約の上ご受診ください。
一般耳鼻咽喉科外来で症状の問診や聴力検査などの診察を行い、担当医が適応と判断した症例の方に、神経聴覚耳科部門のご予約をおとりいただきます。
外来診療予約専用TEL(通話料無料) 0800-800-6456 【予約制】
「健康講座ミニ版」動画配信のお知らせ
諸般の事情により3月の院内医学健康講座および院外市民医学講演会の開催を中止する替わりといたしまして、健康講座ミニ版を当院ホームページにて動画配信しますので、ご覧ください。
- 掲載日 :
- 3月12日頃 (詳細は当院ホームページにてお知らせします)
- 演題 :
- 「心が楽になるアドバイス ~コロナうつに勝つ5つの秘訣~」
- 講師 :
- 精神科(心療内科)科長 戸部 有希子 医師
- 掲載日 :
- 3月26日頃 (詳細は当院ホームページにてお知らせします)
- 演題 :
- 「子育てアドバイス ~環境やメディアから守るこどもの脳の健康~」
- 講師 :
- 小児科 先端医療研究センター長/遺伝病研究所所長 衞藤 義勝 医師
2021年1月の救急車受け入れ台数は419台でした。