手術について|脳神経外科
脳神経外科手術を受けられる患者様へ
手術を安全に受けていただくために、細心の注意をはらい病院スタッフで取り組んでおります。 さらなる安全性を高めるため、患者様にもご協力いただくようお願いいたします。 手術前に患者様にお願いしたいことをご紹介いたします。
手術に伴う承諾書
手術を受けられる方は、手術内容を説明の上、承諾書に署名をいただいております。
手術の詳細は入院後、病棟にて手術前日または前々日に執刀担当医より説明行います。
改めて手術治療の必要性、予想される術後の経過、起こりうる合併症、予想される入院期間など、十分に説明させていただきます。
ご不明な点がございましたら、ご遠慮なくお尋ねください。
なお手術の説明には原則御家族またはそれに類する方(親族、後見人、友人等)の同席が必要です。
麻酔担当医師説明
手者さま入院後に順次麻酔につきまして説明いたします。
手術の説明と同様に御家族またはそれに類する方の同席が必要です。
ご家族の方にも説明し御同意を受けた上で麻酔をさせていただきます。
血液製剤に伴う承諾書
手術を受けられる方は、血液製剤の承諾書に署名をいただきます。
詳細は別紙にて病棟で説明いたします。
手術当日
原則として手術時間が確定している場合は手術室搬入30分ほど前に病室で患者さまとご家族様御一緒に待機していただきます。
ただし午後開始予定の手術または緊急手術等が発生した時等、手術時間の変更を必要とする場合があります。
その再は出来るだけ早期に連絡するように致しますが、やむを得ず本人のみに同意を得て変更し入室する事例が発生することが懸念されます。
もし可能であれば午後であっても当日は出来るだけ日程に余裕を持っていただき午前からの待機をお願いします。
手術後の説明
術後患者さまの状態が落ち着いてからICUまたは病棟にて担当医から説明があります。
尚場合によっては手術中、術直後に説明がある場合もございますため、手術中は医療用PHSをお渡ししておりますため、ご携帯をお願いします。
上記ご不明な点がございましたら、ご遠慮なくお尋ねください。
入院期間の目安
入院期間や治療にかかる費用については疾患の種類、症状の程度、術後の状態、術後追加治療の有無(放射線治療や化学療法等)、併存疾患の有無等で変わってきます。
以下は代表的な疾患のおおまかな目安になります。
クモ膜下出血:3-6週間
非常に経過が良く、全身状態がいい患者さんでは2週間で自宅に戻られる方もいらっしゃいます。 出血の程度、脳のダメージの程度によって大きく変わります。 手術後経過が良くても脳血管攣縮や正常圧水頭症といったクモ膜下出血後の特有の症状が見られた場合には追加治療が必要になることがあります。
未破裂脳動脈瘤:5-10日間
開頭術の場合、創部の抜糸や術後検査を手術から7日目以降に行いますが、それ以前に退院され抜糸、検査とも外来で行う方もいらっしゃいます。 カテーテルによる血管内治療の場合には、5日間前後での退院となります。
脳梗塞:10-14日間(症状が軽度の場合)
片麻痺がありリハビリが必要な場合や寝たきりの状態になってしまった場合には回復期リハビリテーション病院への転院待ちの時間も生じるため数週間から1-2ヶ月の入院となることもあります。 軽症の方は点滴終了後に自宅退院となります。
脳内出血:2-3週間
手術の有無によっても変わりますが、基本的には脳梗塞の場合と同じリハビリが必要かどうかで変わってきます。
脳腫瘍:1-6週間
腫瘍の発生した場所や周囲の重要組織との関係によって異なります。脳表に近いところにできた中等度の大きさまでの腫瘍であれば、術後7-10日で退院される患者さんが多いです。 小脳や脳幹の近くにできた腫瘍の場合には、たとえ腫瘍が小さくても手術後にめまい、吐き気、ふらつき(ほとんどが一過性です)等が生じてなかなか食事ができずベッド上で過ごす時間が長くなってしまい、退院までに時間を要することがあります。
また非常に大きな頭蓋底腫瘍の患者さんの場合には手術後にリハビリテーションや気管切開といった追加の処置等が必要になることもあり、さらに入院期間が長くなることもあります。 下垂体腫瘍の患者さんでは術後下垂体ホルモンや電解質等の血液データを慎重に観察する必要がありますので少なくとも術後10日間は入院して頂いております。
三叉神経痛、顔面けいれん:5-10日間
創部の抜糸や術後検査を手術から7日目以降に行いますが、それ以前に退院され抜糸、検査とも外来で行う方もいらっしゃいます。
開頭手術手順
脳腫瘍の場合
開頭術は全身麻酔下に行います。
頭部の固定
手術顕微鏡を用いた手術の際にはミリ単位の手技となるため術中に頭部が動かないようにする必要があります。
そのため
頭部を3点ピン固定器にて固定して行います。
手術を開始する前に様々な術中モニタリングのセッティングを行います。
手術の内容に合わせて
顔面神経モニター、聴性脳幹反応(ABR)、誘発電位等の生理学的モニター、ナビゲーションシステム、蛍光色素等を駆使して手術の安全性を高め、手術合併症のリスクを最小限にできるよう努めております。
皮膚の切開
頭部の皮膚切開の部位、大きさは選択する手術アプローチによって、また腫瘍の部位、大きさ、拡がり等によって異なります。
小さいものでは耳の後ろに5cm程度、大きいものでは左右の耳の間を結ぶような切開もあります。
基本的に
頭髪は最小限の部分剃毛(皮膚切開に沿って幅10mmほど剃ります)とし、緊急手術以外は従来行われていたような丸刈りにすることはありません。
そのため手術を終え退院されても社会復帰に支障を来たすことはありません。
腫瘍の部位、大きさ、手術手技の内容によっては「頚部における内頚動脈の露出確保」や「腹部からの脂肪採取」が必要な場合があり、頭部以外にも頚部や腹部に術創を設けることがあります。
切開方法について
皮膚切開
-
-
小切開(3~5cm)
局所麻酔で行う「穿頭血腫ドレナージ術」や「脳室体外ドレナージ術」で用いる皮膚切開です。
対象疾患:慢性硬膜下血腫、急性水頭症、脳室内出血等
-

-
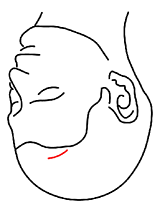
冠状切開(15~25cm)
「左右の大脳間を分けて入っていくアプローチ」で用いる皮膚切開です。
対象疾患:前大脳動脈瘤、トルコ鞍部腫瘍、脳室内腫瘍等
-
-
冠状切開(15~25cm)
「前頭部を大きく開頭する手術」で用いる皮膚切開です。
対象疾患:前頭蓋窩巨大腫瘍(髄膜腫、脊索腫等)
-

-
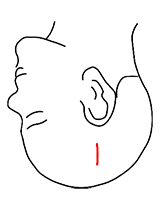
円蓋部線状切開(10~15cm)
「大脳表面に切開を加えて脳内、もしくは脳室内に入っていくアプローチ」で用いる皮膚切開です。
対象疾患:大脳円蓋部髄膜腫、脳室内腫瘍等
-
-
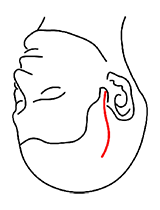
前頭側頭切開(20~25cm)
「前頭側頭部からアプローチする手術」で用いる皮膚切開です。脳神経外科の中では最も多用されます。
対象疾患:蝶形骨縁髄膜腫、内頚動脈瘤、中大脳動脈瘤等
-
-
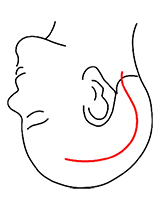
側頭部線状切開(10~12cm)
「側頭部からアプローチする手術」で用いる皮膚切開です。
対象疾患:浅側頭動脈-中大脳動脈吻合術、側頭葉腫瘍、脳底動脈瘤等
-
-
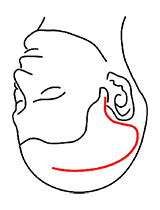
前頭側頭部大切開(25~30cm)
「大きな頭蓋底腫瘍に対し側頭部からアプローチする手術」で用いる皮膚切開です。
対象疾患:錐体斜台部髄膜腫等
-
-
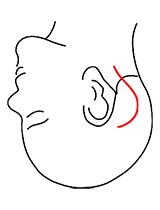
前頭側頭部大切開(25~30cm)
「前頭部から側頭部にかけて大きく開頭する手術」で用いる皮膚切開です。
対象疾患:急性硬膜下血腫、大脳円蓋部髄膜腫等
-
-
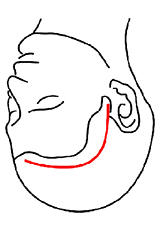
後耳介部C字、S字切開(5~15cm)
「耳の後ろの乳様突起を削って頭蓋底にアプローチする手術」で用いる皮膚切開です。
対象疾患:聴神経腫瘍、グロムス腫瘍等
-

-
後耳介部C字、S字切開(5~15cm)
「耳の後方から脳幹周囲へ到達する手術」で用いる小さな皮膚切開です。
対象疾患:三叉神経痛等
-

-
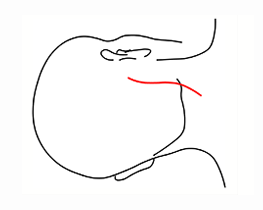
後耳介部S字状切開(5~15cm)
「耳の後下方から脳幹周囲へ到達する手術」で用いる小さな皮膚切開です。
対象疾患:片側顔面痙攣、舌咽神経痛等
-
-
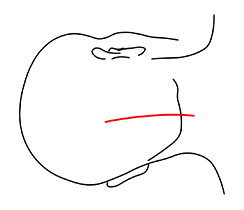
後耳介部S字状切開(5~15cm)
「耳の後下方から後頭蓋窩や脳幹周囲、また頭蓋頸椎移行部に到達する手術」で用いる皮膚切開です。
対象疾患:小脳橋角部腫瘍、大孔部髄膜腫、上位頚部腫瘍、椎骨動脈瘤等
-
-
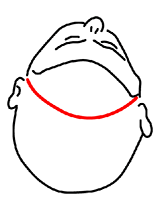
後頭部正中切開(15~20cm)
「後頭部から小脳や脳幹周囲に到達する手術」で用いる皮膚切開です。
対象疾患:小脳出血、脳幹背側海綿状血管腫、第四脳室内腫瘍等
頭蓋骨の取り外し
皮膚切開の後、頭蓋骨にドリルを用いて数カ所穴をあけ、その穴と穴の間をさらにドリルで削り頭蓋骨の一部を取り外します。
頭蓋骨に開ける穴(骨窓)の大きさはそれぞれの手術に応じて異なります。
頭蓋骨の下には硬膜という真っ白でやや圧みのある白い膜があり、これが頭蓋骨を裏打ちしています。
頭蓋骨内部を「部屋」に例えると硬膜は「壁紙」のようなものです。
つまり頭蓋骨に穴をあけて脳に達するにはこの硬膜を切開する必要があります。
腫瘍の摘出
必要に応じて硬膜を切開し翻転すると脳が露出されます。
脳の表面に近い場所に脳腫瘍が存在していればこの時点で腫瘍が見えることになります。
さらに深い部分に腫瘍が存在しているのであれば、脳の隙間を少しずつ開きながら奥に入っていく必要があります。
脳室内に腫瘍がある際には一部脳に切開を加える必要があります。
また脳組織から発生し正常脳との境界がはっきりしないタイプの腫瘍では、正常脳組織を傷つけない範囲で腫瘍部分のみを切除する必要があります。
脳組織から発生したものでない腫瘍(ここでは髄膜腫という良性腫瘍を例に挙げます)であっても、よほど浅いところに生じた小さいものでない限り、一塊にポロッと取り出すことは不可能です。
多くの場合腫瘍の内側を少しずつかじるように取り出し、適宜止血を行い、またかじるという動作の繰り返しを行い腫瘍の内容量を減らしていきます。
メロンやスイカをスプーンでくりぬいていくようなイメージですが実際には一回でかじれる量はそれほど多くありません。
そして十分に内側の腫瘍を減らすことができたら(内減圧)、つぎに腫瘍の外側(被膜)を周囲の脳や血管、神経等からゆっくりと剥がしていきます。
まさに薄皮をはがすといった動作で最も気をつけなければいけない部分です。
後に述べますがこのときのくっつき具合が強いほど難易度は高くなりますし合併症、後遺症が出る可能性が高くなります。
うまく腫瘍が剥がれればすべて取り出す(摘出)ことができますが、剥がれず周囲の神経や血管を傷つけそうな場合にはあえて腫瘍を残さなければなりません。
縫合
無事に目的が達成されたら(腫瘍の全摘出をした、もしくは部分摘出ではあるが脳の圧迫は解除された等)止血を確認して硬膜をきちんと元通りに縫合します。
硬膜の下には脳とともに脳脊髄液(髄液)がありますので水漏れしないように切開した硬膜を縫合する必要があります。
縫合する際、腹部から腹直筋の筋膜を採取したり
ゴアテックスという人工の膜を用いたりすることがあります。
そしてその上から
フィブリン糊(生体から抽出されたのり製剤)で補修を行います。
手術のために一旦外した頭蓋骨の骨片をもとに戻し固定するため、また切削した部位の頭蓋骨欠損を補う目的にてチタン性のプレートとネジを用いて頭蓋骨を元の部分に固定します(整容的修復)。
他に整復材料として
リン酸カルシウム製剤を用いることもあります。
切開した皮膚は
医療用ホッチキスやナイロン製の糸で縫合します。